Pandemia COVID szerzy się na całym świecie z nową energią i budzi uzasadnione obawy rządzących o jej dalsze skutki i lęk nas wszystkich przed ciężkich zachorowaniem. Niestety nie mamy leków zwalczających rozwój COVID-19. Szczepionki zapewniającej odporność, mimo deklaracji, że już jest, z różnych ośrodków pracujących nad nią, nie należy się spodziewać wcześniej niż wiosną. W zasadzie jedynym postępowaniem, jakie możemy obecnie zastosować jest szereg restrykcji społecznych i higienicznych, na czele z domową izolacją. Warto również wspomóc naszą odporność, mamy przecież skuteczny immuno-suplement o sprawdzonym działaniu.
Przebieg choroby COVID-19 może być bardzo różny. Niektóre osoby zakażone nie mają żadnych objawów. U innych choroba może przebiegać tak ciężko, że będą oni wymagali wentylacji mechanicznej. Ryzyko wystąpienia ciężkiego przebiegu COVID-19 jest podwyższone u osób starszych, osób, które mają współistniejące choroby układu krążenia, układu oddechowego, osłabiony układ odpornościowy, znaczną otyłość, czy cukrzycę.
Przebieg choroby COVID-19 może być bardzo różny. Niektóre osoby zakażone nie mają żadnych objawów. U innych choroba może przebiegać tak ciężko, że będą oni wymagali wentylacji mechanicznej. Ryzyko wystąpienia ciężkiego przebiegu COVID-19 jest podwyższone u osób starszych, osób, które mają współistniejące choroby układu krążenia, układu oddechowego, osłabiony układ odpornościowy, znaczną otyłość, czy cukrzycę.
COVID-19 a choroby układu oddechowego

Ponieważ COVID-19 przede wszystkim atakuje układ oddechowy, dlatego współistnienie chorób układu oddechowego znacznie zwiększa prawdopodobieństwo wystąpienia ciężkiego przebiegu choroby. Ryzyko to znacznie rośnie jeśli u osoby zakażonej występuje przewlekła obturacyjna choroba płuc (POChP), która jest jedną z najczęstszych przewlekłych chorób w ogóle, a na pewną najczęstszą chorobą układu oddechowego. Jej częstość występowania szacuje się na ponad 50% wśród osób powyżej 65 roku życia. Choroba w początkowej fazie przebiega skrycie i ocenia się, że nawet ¾ chorych może nie wiedzieć, że choruje na POChP, a ryzyko ciężkiego przebiegu COVID-19 jest bardzo duże.
COVID a choroby układu krążenia, cukrzyca, otyłość
Osoby z przewlekłymi poważnymi chorobami są narażone na częstsze wystąpienie groźnych objawów w przypadku zakażenia COVID-19. Dotyczy to cukrzycy, otyłości znacznego stopnia i poważnych chorób układu krążenia.
Otyłość sprzyja ciężkiemu przebiegowi COVID-19. Szacuje się, że otyłość występuje u ok. 1/5 populacji polskiej i z wiekiem rośnie do nawet 50% wszystkich osób. Zwykle pojawia się wcześniej i częściej u mężczyzn.
Otyłość jest jednym z czynników ryzyka wystąpienia tzw. burzy cytokinowej – najcięższego powikłania w przebiegu COVID-19. Tkanka tłuszczowaprodukuje szereg prozapalnych cytokin, które są uwalniane w czasie burzy cytokinowej w przebiegu COVID-19.

COVID-19 w starszym wieku
Na COVID-19 można zachorować w każdym wieku, chorują nawet małe dzieci. Ryzyko wystąpienia groźnych objawów zwiększa się z wiekiem. Osiemdziesiąt % wszystkich osób zmarłych na COVID-19 stanowią osoby w wieku 65 lat i starszym. Ryzyko rośnie, gdy zaawansowanemu wiekowi towarzyszą choroby współistniejące, co niestety jest również związane z wiekiem.
Po 60 roku życia większość ma wyraźnie mniej sprawny układ odporności, co może przejawiać się w jego wolniejszym działaniu i mniej skutecznej reakcji na zakażenie wirusem. Konsekwencją jest większe niż przeciętne, mnożenie się wirusa w organizmie osoby chorej i szerzenie się stanu zapalnego na wiele narządów, zwłaszcza na te, które są chore i uszkodzone w wyniku przewlekłej choroby współistniejącej. Zjawiska te, jeśli odpowiednio wcześnie i skutecznie się ich nie powstrzyma, mogą prowadzić do ciężkiej niewydolności oddechowej i śmiertelnej burzy cytokinowej. Dlatego tak ważne jest mądre zadbanie od układ odporności.
Układ odporności a COVID-19
Układ odpornościowy to skomplikowana, współzależna struktura białych krwinek, przeciwciał, złożonych białek, narządów i układów. Niektóre części systemu działają jak dosłowne bariery, zapobiegając przedostawaniu się wirusów i bakterii do narządów takich jak mózg, podczas gdy inne polują i usuwają najeźdźców z organizmu. Chociaż układ odpornościowy jest skuteczny przeciwko wielu chorobom drobnoustrojom i wirusom, zaznajomienie się z wrogiem wymaga czasu. W wielu sytuacjach musi być w stanie rozpoznać patogen wywołujący chorobę jako zagrożenie, zanim zostanie usunięty z organizmu. Jest to zazwyczaj możliwe tylko wtedy, gdy po chorobie lub otrzymaniu szczepionki wytworzysz określone przeciwciała.
Wiele badań wykazuje, że zarówno odporność poszczepienna jak i odporność po przechorowaniu może być i jest osobniczo różna. Osobniczo zmienny jest czas trwania odporności oraz jej zakres. Czyli od odporności dającej całkowite zapobieżenie ponownemu zachorowaniu do takiej, która daje jedynie złagodzenie przebiegu ponownej choroby. Wpływać może na to wiele czynników m.in. rodzaj przyjętych szczepionek i przyjęcie boosterów. W przypadku odporności po przechorowaniu znaczenia ma wariant wirusa i ciężkość przebytego SARS. Przy czym im cięższy przebieg, tym wyższe jest miano wytworzonych przeciwciał i dłużej utrzymuje się ich poziom. Na skuteczność i długość utrzymywania się odporności, niezależnie poszczepiennej lub pozakaźnej, istotne znaczenie ma zdrowie i stan układu odporności. Dlatego warto zadbać o zdrowy i sprawny układ odporności.
Immulina to nowoczesny immunosuplement, który skutecznie wspiera nasz wrodzony układ odporności. Dostarcza on witaminy C i D oraz mikroelementy cynki i selen, które są niezbędne do prawidłowego działania odporności. Poza tym dostarcza dwa wielkocząsteczkowe składniki beta-glukan z ekstraktu drożdży piekarniczych oraz LCEPEEN z ekstraktu spiruliny, które nieswoiście pobudzają układ odporności. Okazuje się, że pobudza tym skuteczniej im słabszy jest nasz układu odporności. Pierwsze efekty wypływu Immuliny na układ odporności obserwuje się już po kilku dniach jej stosowania.


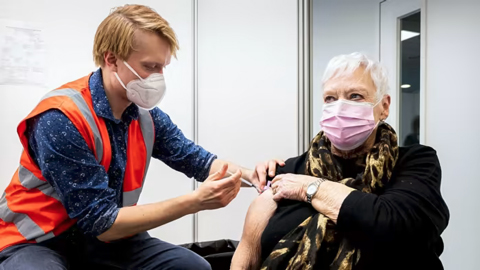 Global News rozmawiało ze specjalistą od chorób zakaźnych i mikrobiologiem – dr Donaldem Vinhem z McGill University Health Center. Ekspert twierdzi, że ochrona uzyskana w wyniku przyjęcia szczepionki Pfizera może trwać około dwóch miesięcy, a zyskuje się ją już po 12 dniach od przyjęcia pierwszej dawki. Dla uzyskania pełnej odporności po szczepieniu wymagana jest druga dawka szczepionki. Wtedy jej skuteczność wynosi 95%.
Global News rozmawiało ze specjalistą od chorób zakaźnych i mikrobiologiem – dr Donaldem Vinhem z McGill University Health Center. Ekspert twierdzi, że ochrona uzyskana w wyniku przyjęcia szczepionki Pfizera może trwać około dwóch miesięcy, a zyskuje się ją już po 12 dniach od przyjęcia pierwszej dawki. Dla uzyskania pełnej odporności po szczepieniu wymagana jest druga dawka szczepionki. Wtedy jej skuteczność wynosi 95%.