Budowa układu odporności i działanie jego elementów
Wprowadzenie
Układ odporności to system komórek, tkanek[1] i narządów, które działają wspólnie aby chronić (bronić) nasz organizm przed "obcymi" najeźdźcami. Pierwotnie są to drobnoustroje takie jak bakterie, wirusy, parazyty i grzyby. Ciało ludzkie stanowi idealne środowisko dla wielu drobnoustrojów, dlatego próbują one dostać się do niego. Zadaniem układu odporności jest trzymanie ich z daleka, a jeśli się to nie powiedzie wykrycie ich i zniszczenie. Gdy układ odporności zaatakuje błędny cel lub jest uszkodzony (niesprawny) może wyzwolić przebieg różnych chorób włączając alergię, zapalenie stawów czy AIDS.
Układ odporności jest zdumiewająco złożony. Potrafi rozpoznać i pamiętać miliony różnych wrogów, potrafi produkować różne substancje i komórki, aby każdą z nich znaczyć (dopasować) lub wymazać. Tajemnicą jego powodzenia jest rozwinięta i dynamiczna sieć komunikacyjna. Miliardy komórek są zorganizowane w podgrupy i grupy zebrane jak roje pszczół krążące wokół ula i przekazujące sobie informacje tam i z powrotem. Gdy komórki układu odporności otrzymają sygnał alarmowy dochodzi w nich do istotnej przemiany i zaczynają wytwarzać silne substancje chemiczne. Substancje te pozwalają komórkom regulować ich własny wzrost i ich zachowanie. Werbują one swych sprzymierzeńców i kierują ich do miejsc gdzie pojawił się problem.
[1] tkanka – grupa podobnych komórek połączonych, aby realizować taką samą funkcję.
Swój i obcy
Kluczem zdrowego układu odporności jest wyjątkowa jego zdolność do rozróżniania pomiędzy komórkami własnego organizmu – swój i komórkami nie swoimi – obcy. Obrona organizmu zwykle w spokoju ko-egzystuje z komórkami, które posiadają rozpoznawcze cząsteczki "swój". Ale gdy tylko napotkają komórki lub mikroorganizmy noszące oznaczenie (marker) "obcy" szybko przystępują do ataku.
Wszystko co może wyzwolić taką reakcję odpornościową jest określane jako antygen. Antygenem może być drobnoustrój, taki jak wirus, lub nawet fragment bakterii. Tkanki lub komórki innej osoby (z wyjątkiem identycznych bliźniąt) posiadające zatem oznaczenie "obcy" działających jak antygeny. To tłumaczy dlaczego przeszczep "obcej" tkanki może zostać odrzucony.
W pewnych nieprawidłowych sytuacjach układ odporności może pomylić oznaczenie "własny" i "obcy" i rozpocząć atak przeciwko własnym komórkom lub tkankom. Zjawisko to (sytuacja taka) jest określane jako choroba autoimmunologiczna. Na przykład pewne formy chorób stawów czy cukrzycy są chorobami autoimmunologicznymi. W innych sytuacjach układ odporności może zareagować na obce, pozornie nieszkodliwe substancje takie jak np. pyłki niektórych roślin. Wynikiem jest alergia, a ten rodzaj antygenu określany jest alergenem.
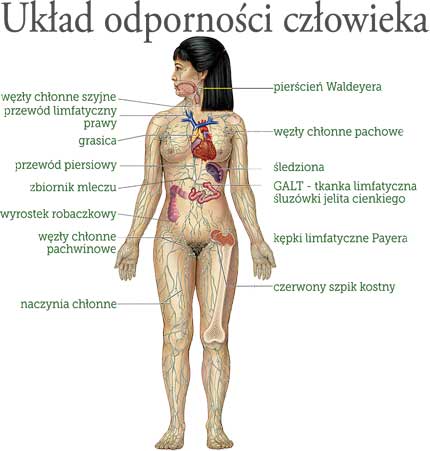
Budowa układu odporności
Narządy (elementy) układu odporności są rozmieszczone w całym ciele. Są one określone narządami limfatycznymi ponieważ są one siedliskiem limfocytów - niewielkich białych krwinek (komórkami krwi), które są kluczowymi graczami układu odporności.
Szpik kostny, miękka tkanka wewnątrz jamy szpikowej kości jest ostatecznym źródłem wszystkich komórek krwi, w tym krwinek białych przeznaczonych na komórki układu odporności.
Grasica (thymus) to niewielki narząd położony za mostkiem; limfocyty T lub inaczej komórki T dojrzewają właśnie w grasicy.
Limfocyty mogą wędrować po całym ciele za pomocą naczyń krwionośnych, mogą również podróżować systemem naczyń limfatycznych, towarzyszących w przebiegu żyłom i tętnicom. Komórki i płyny są wymieniane pomiędzy naczyniami krwionośnymi i limfatycznymi umożliwiając układowi limfatycznemu nadzorować organizm przed atakującymi je mikroorganizmami (mikrobami). Naczynia chłonne prowadzą chłonkę, jasną ciecz, który opływa tkanki ciała.
Węzły chłonne są to małe, o kształcie fasolki/groszku gruczoły, które są rozmieszczone wzdłuż naczyń chłonnych i tworzą grupy (pakiety) na szyi, w pachach, brzuchu i pachwinach. Każdy węzeł chłonny zawiera wyspecjalizowane miejsce gdzie gromadzą się komórki układu odporności i gdzie mogą spotykać antygeny. Komórki odporności i obce cząsteczki dostają się do węzłów chłonnych poprzez wnikające (dochodzące) naczynia limfatyczne lub drobne naczynia krwionośne węzłów chłonnych. Wszystkie limfocyty opuszczają węzły chłonne przez wychodzące z nich naczynia limfatyczne. Gdy znają się w krążeniu są transportowane do tkanek całego organizmu, który patrolują wszędzie w poszukiwaniu obcych antygenów i stopniowo przepływają z powrotem do układu limfatycznego, aby wciąż powtarzać cały cykl od początku.
Śledziona to narząd położony po prawej stronie, w górnej części jamy brzusznej. Posiada ona, tak jak węzły chłonne, wyspecjalizowany przedział, gdzie gromadzą się komórki układu odporności i który służy za miejsce gdzie obrona immunologiczna konfrontuje się z antygenami.
Skupienia tkanki limfatycznej znajdują się w wielu częściach ciała, szczególnie w tkankach wyścielających przewód pokarmowy, drogi oddechowe i płuca, miejsca które mogą służyć za bramy wejściowe do organizmu. Tkanki obejmują również migdałki i wyrostek.
Komórki układu odporności i ich produkty
Układ odporności gromadzi olbrzymi arsenał komórek, nie tylko limfocytów ale również komórki żerne i ich krewnych zdolnych do fagocytowania (zjadania) komórek. Pewne komórki odpornościowe wyłapują wszystkich przybyszy, podczas gdy inne są trenowane na ściśle określonych celach. Aby działać skutecznie większość komórek potrzebuje kooperacji z ich towarzyszami. Niekiedy komórki odporności komunikują się przez bezpośredni kontakt fizyczny, czasem przez uwalnianie chemicznych posłańców (przekaźników).
Układ odporności gromadzi zaledwie trochę z każdego rodzaju różnych komórek potrzebnych do rozpoznania milionów możliwych wrogów. Ale gdy pojawi się wrogi antygen, ta "garstka" pasujących komórek rozmnoży się w pełną armię. Gdy ich praca zostanie zakończona większość z nich zniknie i pozostanie znowu tylko kilka na posterunku, aby pilnować nasz organizm przed przyszłymi atakami.
Wszystkie komórki odporności rozpoczynają jako niedojrzałe komórki macierzyste szpiku kostnego. Odpowiadają one na różne cytokiny i inne sygnały, aby dojrzewać na poszczególne
komórki odporności takie jak limfocyty T lub B czy fagocyty. Komórki macierzyste nie są z góry zdecydowane co do swego przyszłego rozwoju i mogą stanowić interesującą możliwość w leczeniu zaburzeń układu odporności. Obecnie bada się, czy własne komórki macierzyste osoby mogłyby być stosowane do regeneracji uszkodzonej odpowiedzi immunologicznej w przebiegu chorób autoimmunologicznych i niedoborach odporności.
Limfocyty B
Limfocyty B i T stanowią dwa główne rodzaje limfocytów. Komórki B działają głównie przez wydzielanie do płynów organizmu substancji zwanych przeciwciałami. Przeciwciała wyłapują krążące we krwi antygeny. Jednak nie posiadają one zdolności do przenikania do komórek. Zadanie atakowania komórek docelowych – albo komórek zakażonych przez wirusy – albo komórek zaatakowanych przez raka pozostaje komórkom T lub innym komórkom odporności (opisanymi poniżej).
Każda komórka B jest zaprogramowana na produkcję jednego specyficznego przeciwciała. Na przykład jedna komórka B produkuje przeciwciało, które blokuje wirus wywołujący przeziębienie, podczas gdy inna produkuje przeciwciało które atakuje bakterię wywołującą zapalenie płuc.
Jeśli komórka B napotka spustowy antygen, to uruchamia wzrost wielu dużych komórek znanych jako komórki plazmatyczne. Każda komórka plazmatyczna stanowi wyspecjalizowaną fabrykę przeciwciał. Każda komórka plazmatyczna jest potomkiem komórki B i wytwarza miliony identycznych przeciwciał uwalnianych do krwi. Przeciwciało pasuje do antygenu tak jak klucz do zamku. Niektóre pasują bardzo dokładnie inne bardziej jak wytrych. Ale gdziekolwiek przeciwciało i antygen się połączą przeciwciało zaznacza antygen że jest do zniszczenia. Przeciwciała należą do rodziny dużych cząsteczek znanych jako immunoglobuliny. Różne rodzaje przeciwciał pełnią różne funkcje w strategii obrony immunologicznej.
- IgA (tzw. immunoglobulina błonowa) pełni główną rolę w mechanizmie odpornościowym błon śluzowych (1) układu oddechowego (2) przewodu pokarmowego, (3) układu moczopłciowego.
- IgG (immunoglobuliny G) potrafią opłaszczać drobnoustroje, przyspieszając ich wychwytywanie przez inne komórki układu odporności.
- IgM jest bardzo skuteczne w zabijaniu bakterii.
- IgA koncentruje się w wydzielanych płynach – łzach, ślinie wydzielinie układu oddechowego, przewodu pokarmowego, dróg rodnych dozorując wejścia do organizmu.
- IgE , jej pierwotna funkcja to prawdopodobnie ochrona przed zakażeniem parazytami, a jest odpowiedzialna za objawy alergii.
- IgD pozostaje przyłączona do komórek B i pełni kluczową rolę w inicjacji wczesnej odpowiedzi komórek B.
Komórki T (limfocyty T)
W odróżnieniu do komórek B, komórki T nie rozpoznają swobodnie krążących antygenów. Raczej ich powierzchnia posiada wyspecjalizowane receptory (tzw. antibody-like receptors), które rozpoznają fragmenty antygenów na powierzchni zakażonych lub rakowych komórek. Komórki T biorą udział w obronie immunologicznej na dwa główne sposoby: niektóre kierują i regulują odpowiedzią odpornościową; inne atakują bezpośrednio komórki zakażone lub zmienione nowotworowo.
Limfocyty Th (helper T cells) koordynują reakcje odpornościowe poprzez komunikowanie się z innymi komórkami. Niektóre stymulują znajdujące sie pobliżu komórki B do produkcji przeciwciał, inne wzywają komórki żerne zwane fagocytami, inne wreszcie aktywują inne komórki T.
Limfocyty T cytotoksyczne, nazywane również limfocytami Tc (Cytotoxic T Lymphocytes - CTLs) pełnią różne zadania. Komórki te bezpośrednio atakują inne komórki, które noszą pewne obce lub nieprawidłowe cząsteczki na swej powierzchni. Limfocyty T cytotoksyczne są szczególnie użyteczne w obronie przed wirusami, gdyż wirusy są często schowane przed innymi elementami układu odporności ponieważ wirusy często namnażają się wewnątrz zakażonych komórek. Komórki te potrafią wykryć nawet niewielkie fragmenty wirusa sterczące poprzez błonę komórkową zakażonej wirusami komórki i przypuścić na nią atak aby ją zniszczyć.
W większości przypadków komórki T mogą rozpoznać antygen tylko jeśli jest on niesiony na powierzchni komórek, przez własne cząsteczki MHC (major histocompatibility complex = główny kompleks zgodności tkankowej). Cząsteczki MCH to białka uznawane przez komórki T gdy rozróżniają własny – obcy. Własne cząsteczki MHC tworzą rozpoznawalne rusztowanie służce do prezentowania komórkom T obcych antygenów.
Wprawdzie cząsteczki MHC są potrzebne limfocytom Tc by zaatakować obcych najeźdźców, to stwarzają one problemy w przypadku przeszczepu narządów. Każda komórka organizmu posiada na swej powierzchni białka MHC, zaś każdy człowiek ma swój odrębny zestaw tych białek. Jeśli limfocyt Tc rozpozna cząsteczki "obcego" MHC na powierzchni jakiejś komórki, a tak się dzieje przy przeszczepach, przystąpi do jej niszczenia. Dlatego trzeba dobierać dawców narządów posiadających najbardziej podobny do zestawu biorcy zestaw cząsteczek MH(głównego kompleksu zgodności tkankowej). Inaczej limfocyty Tc prawdopodobnie przypuszczą atak na przeszczepiony narząd i dojedzie do jego odrzucenia.
Komórki NK czyli komórki naturalni zabójcy (NK cells = Natural killer cells) są innym rodzajem białych krwinek klasy limfocytów. Tak jak limfocyty T cytotoksyczne (LTc), komórki NK są uzbrojone w granule wypełnione silnymi substancjami chemicznymi. Jednak podczas gdy zabójcze limfocyty T cytotoksyczne poszukują fragmentów antygenów przyłączonych do cząsteczek "swojego" MHC, komórki NK rozpoznają komórki, które nie posiadają cząsteczek "swojego" MHC. W związku z tym, komórki NK mają zdolność do atakowania różnych rodzajów obcych komórek.
Oba rodzaje zabójczych komórek zabijają poprzez kontakt. Zabójcy przyłączają się do celu, kierują na niego swe uzbrojenie i wywołują śmiertelną eksplozję substancji chemicznych.
Fagocyty i ich krewni
Fagocyty są dużymi białymi komórkami, które potrafią pożreć i strawić mikroby i inne obce cząsteczki. Monocyty są fagocytami, które krążą we krwi. Gdy monocyty przejdą do tkanek przekształcają się w makrofagi.
Wyspecjalizowane rodzaje makrofagów stwierdza się w wielu narządach: płucach, nerkach, mózgu i wątrobie. Makrofagi pełnią wiele funkcji. Jak czyściciele, uwalniają organizm ze zużytych komórek i innych szczątek (śmieci). Demonstrują one kawałki obcych antygenów, tak aby zwrócić uwagę właściwych (odpowiednich) limfocytów. Kierują na zewnątrz niesamowitą mnogość potężnych sygnałów chemicznych, znanych jako monokiny, które są istotne dla odpowiedzi immunologicznej.
Inny rodzaj komórek układu odporności to granulocyty. Zawierają one granule wypełnione potężnymi substancjami chemicznymi, które pozwalają granulocytom na niszczenie mikroorganizmów. Niektóre z tych substancji, takie jak histamina biorą również udział w procesach zapalenia i alergii.
Jednym z granulocytów, jest neutrofil, jest również fagocytem; używa on zgromadzonych wcześniej substancji chemicznych do rozłożenia i strawienia mikrobów. Eozynofile i bazofile to inne granulocyty, które uwalniają ze swych granuli substancje chemiczne rozpylając je na znajdujące się w pobliżu mikroby i szkodliwe komórki.
Komórki tuczne są bliźniaczymi komórkami bazofilów, poza tym, że nie są one krwinkami. Znajduje się je w tkankach: płucach, skórze, języku, błonie śluzowej wyścielającej jamę nosową i przewód pokarmowy, gdzie odpowiadają za objawy alergii.
Pokrewną strukturą są płytki krwi. Są to fragmenty komórek, które również zawierają granule. Do funkcji płytek związanej z agregacją krwinek, krzepnięciem i leczeniem zranień należy również aktywacja odporności.
Cytokiny
Składowe układu odporności komunikują sie pomiędzy sobą poprzez wymianę chemicznych posłańców zwanych cytokinami. Te białka są wydzielane przez komórki i oddziałują na inne komórki, aby koordynować właściwą odpowiedź immunologiczną. Cytokiny obejmują zróżnicowany asortyment interleukin, interferonów i czynników wzrostu. Niektóre cytokiny są rodzajem chemicznych włączników, które włączają lub wyłączają pewne rodzaje komórek odporności.
Jedna z cytokin, interleukina 2 (IL-2), uruchamia produkcję komórek T przez układ odporności. Stymulujące odporność właściwości IL-2 czynią z niej tradycyjnie nadzieję w leczeniu szeregu schorzeń. Prowadzone są badania kliniczne testujące ich korzyści w innych chorobach takich jak rak, zapalenie wątroby typu C, zakażenie HIV i AIDS. Również inne cytokiny są badane dla ich potencjalnych korzyści terapeutycznych i zastosowań klinicznych.
Inne cytokiny przywabiają chemicznie poszczególne rodzaje komórek. Te tak zwane chemokiny są uwalniane przez komórki w miejscu uszkodzenia (urazu) lub zakażenia oraz wzywają inne komórki układu odporności do tego miejsca, aby pomogły naprawić uszkodzenie i zwalczyć intruzów. Chemokiny często odgrywają kluczową rolę w zapaleniu i są obiecującym celem dla nowych leków regulujących odpowiedź immunologiczną.
Układ dopełniacza
Układ dopełniacza zawiera ok. 25 białek, które działają wspólnie aby “dopełniać” akcję przeciwciał w niszczeniu bakterii. Dopełniacz wspomaga również uwalnianie organizmu z kompleksów antygen-przeciwciało. Białka dopełniacza, które powodują rozszerzenie naczyń krwionośnych i wywołują ich przepuszczalność, biorą udział w powstaniu zaczerwienienia, obrzęku, bólu, we wzroście temperatury i utracie funkcji co charakteryzuje odpowiedź zapalną.
Białka dopełniacza krążą we kwi w postaci nieaktywnej. Gdy pierwsze z białek dopełniacza zostanie aktywowane – typowo przez przeciwciało, które zarygluje antygenem, uruchamia się efekt domino. Każdy składnik (bierze) posiada swój udział w precyzyjnym łańcuchu kroków znanych jako kaskada dopełniacza. Produktem końcowym jest cylinder, który wbija się w ścianę komórki tworząc w niej dziurę (otwór). Płyny i cząsteczki wpływają i wypływają przez nią do komórki, która puchnie (brzęknie) i się rozpęka. Inne składniki układu dopełniacza czynią bakterie podatnymi na fagocytozę i/lub zwabiają inne komórki do tego rejonu.